Antiviral Haplar ve Tedavi
Antiviral haplar ve antiviral tedavi olmak üzere iki ana antiviral ilaç türü var. Her ikisinde de amaç aynıdır. Antiviral haplar ağızdan alınır, antiviral tedavi ise bir sağlık uzmanı tarafından damar yoluyla uygulanır. Yakın bir zaman öncesine kadar özellikle virüslerin bulaşmasını önlemek ve COVID-19’u tedavi etmek için onaylanan tek antiviral, remdesivir etken maddesiydi. Ancak remdesivir hastalara sadece hastanelerde damar yoluyla verilebiliyordu. Ekim ayında Merck ve Ridgeback Biotherapy yetkilileri, molnupiravir adını verdikleri antiviralin küresel bir klinik denemede COVID-19 hastalarında hastaneye yatışları ve ölümleri yaklaşık %50 oranında azalttığını duyurdu. Lagevrio markasıyla piyasaya sürülecek molnupiravir, 5 Kasım’da COVID-19 tedavisi için onaylanan ilk oral antiviral ilaç oldu. Ertesi gün ise Pfizer, COVID-19’u tedavi etmeye yönelik ürettiği deneysel antiviral hapın, ciddi hastalık riski taşıyan yetişkinlerin hastaneye yatış veya ölüm olasılığını %89 oranında azalttığını açıkladı. Paxlovid markasıyla satışa sunulacak ilacın ara deneme sonuçlarını ABD Gıda ve İlaç Dairesine (FDA) 16 Kasım’da sunan Pfizer, yıl sonuna kadar kullanım onayı almayı umuyor.
Araştırmacılar ACS Central Science’ta yayımladıkları raporda molnupiraviri üretmeye yardımcı olan enzimleri tasarladıklarını ve tasarım sürecinin mevcut yöntemlerden çok daha kısa ve daha yüksek verimli bir sentezle sonuçlandığını belirtiyor. Bilim insanları, bu süreçte riboz adı verilen bir şeker molekülünden üç aşamalı molnupiravir sentezi geliştirdiler. Öncelikle uygun kimyasal grupları riboza sırayla eklemek için gerekli enzimleri ve kimyasal işlemleri tespit ettiler. Sentezin ikinci aşaması için istenen reaksiyonları zayıf bir şekilde katalize eden bakteriyel enzimleri tanımladılar ve bu enzimlerin aktivitelerini büyük ölçüde geliştirdiler. Fosfat geri dönüşüm stratejisini de içeren bu yeni yöntem sayesinde süre eskisine göre %70 kısaldı ve toplamda yedi kat daha yüksek verimli sonuç elde edildi. Aslında grip tedavisi için geliştirilen molnupiravir, replikasyonu engelleyen mutasyonlar oluşturarak virüslerin kendi RNA’larını kopyalarken hata yapmasına yol açıyor. 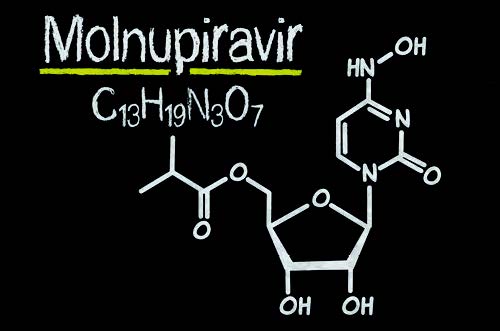
Son zamanlarda, geçici Faz III klinik araştırma bulguları, molnupiravirin hem risk altındaki hastalar için COVID-19’dan hastaneye yatış ve ölüm riskini azalttığını hem de farklı SARS-CoV-2 varyantlarına karşı eşit derecede iyi çalıştığını gösterdi. 17 Klinik deney verileri, molnupiravirin enfeksiyonun erken evrelerinde uygulandığında en etkili olduğunu gösterdi. İngiltere, İlaç ve Sağlık Ürünleri Düzenleme Kurumu (MHRA) bireylerin pozitif COVID-19 testinin ardından mümkün olan en kısa sürede ve semptomların kendini göstermesinden sonraki beş gün içinde tedaviye başlamalarını öneriyor. MHRA, molnupiravir etken maddesinin hafif ila orta şiddette COVID-19’u olan ve obezite, yaşlılık, diyabet veya kalp hastalığı gibi ciddi risk durumlarından en az birisine sahip kişilerde kullanılmasına izin verdi. Ancak onayın hemen ardından önde gelen bir virolog molnupiravir kullanmanın ciddi hastalık riski taşıyan kişiler için yarardan çok zarar verebileceğini ve potansiyel olarak SARS-CoV-2’nin yeni ve daha ölümcül varyantlarını ortaya çıkarabileceğini gündeme getirdi. Diğer virologlar ise endişenin göz önünde bulundurulabileceğini ancak bu durumun şimdilik büyük ölçüde bir varsayımdan ibaret olduğunu belirtiyor. İlacın RNA’yı mutasyona uğratma yeteneği nedeniyle hastanın kendi genetik materyalinde mutasyonlara, kansere veya doğum kusurlarına neden olabileceğine dair endişe duyanlar da mevcut. Etken maddeyi üreten ilaç firması Merck ise antiviralinin laboratuvar hayvanlarına insan çalışmalarında uygulanandan daha uzun süre ve daha yüksek dozlarda verildiğini ancak verilerin ilacın in vivo memeli sistemlerinde mutasyona veya gen değişikliğine neden olmadığını gösterdiğini belirtiyor. Merck için bulaşıcı hastalıklardan sorumlu Daria Hazuda ilacın 5 günlük kürünü tamamlayan hastalarda mutasyona uğramış varyantlar bir yana herhangi bir bulaşıcı virüsün bile bulunmadığını belirtiyor. MHRA yaptığı açıklamada, molnupiravir etken maddesinin güvenlik, kalite ve etkinliğinin bağımsız ve uzman bir bilimsel danışma organı tarafından titiz bir şekilde gözden geçirildikten sonra onaylandığını ve ilacın klinik kullanımda mutajenite veya genotoksisite açısından düşük riskli olduğu sonucuna varıldığını belirtiyor. Merck, yıl sonuna kadar 10 milyon, 2022’de ise en az 20 milyon molnupiravir üretmeyi planlıyor.
Bir Haber de Pfizer’dan
Molnupiravir ile ilgili umut vaat eden haberlerin ardından güzel bir haber de Pfizer’dan geldi. Pfizer, COVID-19’u teşhis edildikten üç gün sonra antiviral hap kullanmaya başlayan 389 kişiden sadece üçünün, yani %0,8’inin hastaneye kaldırıldığını bildirdi. Plasebo alan hastalardan yedisi hayatını kaybederken Pfizer’ın Paxlovid adını verdiği antivirali kullananlarda ölüm gerçekleşmedi. Deneme grupları, tedaviye semptomlardan sonraki 5 gün içinde başlayan daha büyük bir grubun parçasıydı. Antiviral kullanan 607 kişiden altısı (%1’i) hastaneye kaldırılırken, plasebo grubundaki 612 kişiden 41’i (%6,7’si) hastaneye kaldırıldı. Tüm katılımcılar aşısızdı, ayrıca diyabet veya akciğer hastalığı gibi onları yüksek ciddi risk grubuna sokan en az bir sağlık sorunları vardı.
Sonuçlar henüz akademik olarak yayınlanmadıysa da Pfizer’dan bir basın açıklamasıyla duyuruldu.  Buna göre, Paxlovid COVID-19 nedeniyle hastaneye yatma veya ölme riskini yaklaşık %90 oranında azaltıyor. Pfizer’ın geliştirdiği antiviral, virüsün yaşam döngüsünün erken evrelerinde kendisini çoğaltmasına yardımcı olan proteaz adlı enzimleri inhibe ediyor, yani engelliyor. Bugüne kadar birçok proteaz inhibitörü HIV tedavisi için onaylandı. Pfizer’in kullandığı proteaz inhibitörünün ise yaklaşık 20 yıllık bir geçmişi var. Pfizer’daki bilim insanları, SARS-CoV-2 ile aynı aileden olan ve şiddetli akut solunum sendromuna (SARS) yol açan koronavirüste bir proteazı engellemek için 2003 yılında bu inhibitörün bir versiyonunu tasarlamıştılar. Ancak SARS vakalarının azalmasıyla Pfizer bu ürünü rafa kaldırmıştı. Sonrasında pandeminin ortaya çıkmasıyla bu konudaki çalışmalarını devam ettiren araştırmacılar, ürünlerinin SARSCoV- 2’nin insan hücrelerinde çoğalmasını engelleyebileceğini keşfetti ve ilacı COVID-19 için geliştirmeye başladı. Pfizer’ın geliştirdiği tedavi aslında iki farklı bileşenden oluşuyor.
Buna göre, Paxlovid COVID-19 nedeniyle hastaneye yatma veya ölme riskini yaklaşık %90 oranında azaltıyor. Pfizer’ın geliştirdiği antiviral, virüsün yaşam döngüsünün erken evrelerinde kendisini çoğaltmasına yardımcı olan proteaz adlı enzimleri inhibe ediyor, yani engelliyor. Bugüne kadar birçok proteaz inhibitörü HIV tedavisi için onaylandı. Pfizer’in kullandığı proteaz inhibitörünün ise yaklaşık 20 yıllık bir geçmişi var. Pfizer’daki bilim insanları, SARS-CoV-2 ile aynı aileden olan ve şiddetli akut solunum sendromuna (SARS) yol açan koronavirüste bir proteazı engellemek için 2003 yılında bu inhibitörün bir versiyonunu tasarlamıştılar. Ancak SARS vakalarının azalmasıyla Pfizer bu ürünü rafa kaldırmıştı. Sonrasında pandeminin ortaya çıkmasıyla bu konudaki çalışmalarını devam ettiren araştırmacılar, ürünlerinin SARSCoV- 2’nin insan hücrelerinde çoğalmasını engelleyebileceğini keşfetti ve ilacı COVID-19 için geliştirmeye başladı. Pfizer’ın geliştirdiği tedavi aslında iki farklı bileşenden oluşuyor.
Bunlardan biri Pfizer tarafından tasarlanan ve PF-07321332 olarak bilinen SARS-CoV-2 proteaz inhibitörü, diğeri ise proteaz inhibitörlerinin etkinliğini artıran ritonavir adı verilen ve onlarca yıldır kullanımda olan bir HIV ilacı. Damar yoluyla tedaviden tablet formuna geçirilirken proteaz inhibitörünün metabolizmaya çok hızlı karışması ve virüsü etkin bir şekilde etkisiz hâle getiremeden vücut tarafından parçalanması endişesiyle ilacın içeriğine ritonavir de eklendi.

SARS-CoV-2 Antivirallere Karşı Direnç Kazanır mı?
İlaç direnci bilinen ve yaygın bir sorun. Hatta bu nedenle HIV ve hepatit C gibi bazı viral enfeksiyonlar, çeşitli antiviral ilaç kombinasyonları kullanılarak tedavi ediliyor. Baltimore County, Maryland Üniversitesinde antiviral ilaçlar geliştiren kimyager Katherine Seley-Radtke, pandemi sürecinde antiviral kombinasyonlarının kullanılmasını gerektirecek tedavilere ihtiyaç duyulabileceğine dikkat çekiyor. San Diego’daki California Üniversitesinden bulaşıcı hastalık uzmanı Douglas Richman, viral direncin göz önünde bulundurulması gereken bir faktör olup olmadığını anlamak için molnupiravir veya Paxlovid’e yanıt vermeyen hastaları incelemenin önemli olacağını söylüyor. Araştırmacıların ayrıca ilaçları kullanan ve bağışıklık sistemleri zayıflamış kişileri de yakından izlemeleri gerekiyor. Richman, bu kişilerde enfeksiyonlar daha uzun süre devam edeceğinden, ilaç direncinin ortaya çıkması için uygun koşulların daha fazla oluşabileceğini belirtiyor.
Antiviraller varyantlara karşı da çalışacak mı?
Teorik olarak, antivirallerin Delta varyantı da dâhil olmak üzere bilinen koronavirüs varyantlarına karşı yüksek oranda etkili olması bekleniyor. Pennsylvania’daki Pittsburgh Üniversitesi Tıp Merkezinden bulaşıcı hastalık uzmanı John Mellors, molnupiravir ve Paxlovid’in hedeflerinin farklı olduğunu, ancak araştırmacıların yine de ilaçların varyantlara karşı da çalıştığını gös termeleri gerektiğini söylüyor. Merck, molnupiravirin Delta varyantı ve ilk olarak Güney Afrika’da tanımlanan Omicron varyantı da dâhil olmak üzere bilinen varyantlara karşı etkili olduğunu gösteren laboratuvar çalışmaları yaptıklarını belirtiyor. İlaçlarla ilgili bir başka endişe de molnupiravirin koronavirüs genomunda mutasyon oluşturarak yeni bir varyantın ortaya çıkmasına yol açma ihtimali. Bu durum teoride mümkün gibi görünse de Mellors’a göre pratikte hiç de olası değil.
termeleri gerektiğini söylüyor. Merck, molnupiravirin Delta varyantı ve ilk olarak Güney Afrika’da tanımlanan Omicron varyantı da dâhil olmak üzere bilinen varyantlara karşı etkili olduğunu gösteren laboratuvar çalışmaları yaptıklarını belirtiyor. İlaçlarla ilgili bir başka endişe de molnupiravirin koronavirüs genomunda mutasyon oluşturarak yeni bir varyantın ortaya çıkmasına yol açma ihtimali. Bu durum teoride mümkün gibi görünse de Mellors’a göre pratikte hiç de olası değil.
Laboratuvar çalışmaları, molnupiravirin her viral genomda çok sayıda mutasyon oluşturduğunu ve genomda ne kadar çok mutasyon birikirse bunlardan birinin virüsü zayıflatma olasılığının o kadar yüksek olduğunu gösterdi. Mellors, birden fazla mutasyona uğrayan virüsün çoğalma ihtimalinin de düştüğünü belirtti. COVID-19 pandemisi başladığından beri, geliştirilen aşılar, insanları enfeksiyonlara karşı korumanın tek önlemi oldu. Ancak enfeksiyon bulaştıktan sonra hastaların tedavisi hekimleri her zaman zorladı. Geliştirilen antivirallerin büyük önemi tam da bu noktada ortaya çıkıyor. Bununla birlikte, antivirallerin koronavirüsün bulaşmasını etkileyip etkilemediği veya virüse maruz kalan insanlarda hastalığı önleyip önlemediği konusunda ileri klinik araştırmalar da dâhil olmak üzere çeşitli çalışmalar yürütülmeye devam edilecek. Bilim insanları, molnupiravir ve proteaz inhibitörlerinin virüs üzerinde farklı şekillerde etki göstermesinin güçlü bir strateji hâline getirebileceğini, bu nedenle de ilaç kombinasyonlarının erken COVID- 19’u tedavi etmenin anahtarı olabileceğini düşünüyor. HIV ve hepatit C tedavilerinde bu tür kombinasyonların kullandığının altını çizen araştırmacılar, oral antiviralleri birlikte kullanmanın pandeminin gidişatını nasıl etkileyeceği üzerinde kafa yormanın ufuk açıcı ve ümit verici olduğunu da belirtiyor.
 3 Kasım’da ABD Hastalık Kontrol ve Önleme Merkezi Pfizer-BioNTech aşısının 10 mikrogramlık pediatrik dozunun (yetişkinler ve gençler için kullanılanın üçte biri) 5-11 yaş arası çocuklara uygulanmasını onayladı. Bu dozlar, herhangi bir karışıklığı önlemek için turuncu kapaklı şişelerde paketlenecek. Peki bu doz farkının nedeni ne? Bağışıklığın gelişme süreci doğumdan kısa bir süre sonra başlasa da vücudun enfeksiyonlara karşı savunmayı öğrenmesi zaman alır. Bir aşı veya enfeksiyon yoluyla bağışıklık kazanıldığında adaptif (sonradan kazanılan) bağışıklık sistemi aktifleşir ve vücut kendi antikorlarını üretmeye başlar. Adaptif bağışıklık sistemi yeni bir enfeksiyonla karşılaştığı zaman onu öğrenir ve uzun zaman karşılaşmadığı bir enfeksiyonu hatırlayabilir. Araştırmacılar bir aşının farklı yaş grupları için uygun dozunu ayarlamaya çalışırken, insanlardaki her bir gelişim aşamasında bağışıklık sisteminin hangi bölümlerinin tam anlamıyla aktif olup olmadığını bilmelidir.
3 Kasım’da ABD Hastalık Kontrol ve Önleme Merkezi Pfizer-BioNTech aşısının 10 mikrogramlık pediatrik dozunun (yetişkinler ve gençler için kullanılanın üçte biri) 5-11 yaş arası çocuklara uygulanmasını onayladı. Bu dozlar, herhangi bir karışıklığı önlemek için turuncu kapaklı şişelerde paketlenecek. Peki bu doz farkının nedeni ne? Bağışıklığın gelişme süreci doğumdan kısa bir süre sonra başlasa da vücudun enfeksiyonlara karşı savunmayı öğrenmesi zaman alır. Bir aşı veya enfeksiyon yoluyla bağışıklık kazanıldığında adaptif (sonradan kazanılan) bağışıklık sistemi aktifleşir ve vücut kendi antikorlarını üretmeye başlar. Adaptif bağışıklık sistemi yeni bir enfeksiyonla karşılaştığı zaman onu öğrenir ve uzun zaman karşılaşmadığı bir enfeksiyonu hatırlayabilir. Araştırmacılar bir aşının farklı yaş grupları için uygun dozunu ayarlamaya çalışırken, insanlardaki her bir gelişim aşamasında bağışıklık sisteminin hangi bölümlerinin tam anlamıyla aktif olup olmadığını bilmelidir.
Bu nedenle, COVID-19 gibi bazı aşıların yetişkinler, gençler, çocuklar ve bebekler için farklı uygulama programlarıyla test edilip onaylanması gerekiyor. Bu kapsamda yürütülen çalışmalarda bilim insanları, COVID-19 BioNTech aşısı için 5 ila 11 yaşındaki çocukların, 12 yaş ve üstü için kullanılan dozun üçte biri verildiğinde, 12 yaş ve üstü grubunkine benzer bir bağışıklık ve güvenlik yanıtına sahip olduğunu buldu. Yetişkinlerin bağışıklık sistemi olgunlaştığı ve onlarda gelişecek herhangi bir olumsuz reaksiyon güvenilir bir şekilde tespit edilebileceği için araştırmacılar aşı geliştirirken denemelere 18 ila 55 yaşındaki hastalarla başlarlar. Yetişkin yaş grubunda neler olduğunu görmek, daha genç yaş gruplarına bir aşı uygulandığında neler olabileceğini tahmin etmeye ve bu yan etkilerin araştırılmasına yardımcı olur. Yaklaşık 55 yaş civarında, adaptif bağışıklık sistemi unutkanlaşmaya ve -bazı yönlerden bebeklerin gelişmekte olan sistemleri gibizayıflamaya başlar. Neyse ki aşı takviyeleri bu yaşlı hastaların bağışıklık sistemi hafızasını hızlı bir şekilde tazeler. Sonuç olarak aşılar, bağışıklık sisteminin bir hastalığı öğrenmesi için en güvenli ortamı temin eder ve farklı yaş grupları için dozların özel olarak ayarlanması hastaların kendileri için gerekli dozu almasını sağlar.
Kaynaklar
Dr. Özlem Ak [ TÜBİTAK Bilim ve Teknik Dergisi Aralık 2021
https://www.eurekalert.org/news-releases/933721
https://www.science.org/content/article/prominent-virologist-warns-covid-19-pill-could-unleash-dangerous-mutants-others-see-little-cause-alarm
https://www.nature.com/articles/d41586-021-03074-5
https://www.science.org/content/article/pfizer-antiviral-slashes-covid-19-hospitalizations
https://www.newscientist.com/article/2237475-covid-19-news-vaccines-set-to-be-mandatory-for-nhs-staff-in-england/
https://www.scientificamerican.com/article/why-vaccine-doses-differ-for-kids-and-adults1/










Social Profiles